帕金森氏病並非老年人的專利。張先生初次發病時年僅40歲,毫無預期出現手部顫抖、走路拖行等動作緩慢症狀,還以為是脊椎病變壓迫神經;確診為帕金森氏病後以藥物控制10餘年,隨著病程發展走路開始容易跌倒,嚴重影響生活及工作。臺北醫學大學附設醫院的治療團隊評估須以深部腦刺激手術介入,術後張先生不再跌跌撞撞,不僅可長時間走路,還要挑戰路跑,迎向嶄新人生。
北醫附醫神經內科葉篤學主任指出,帕金森氏病是第二常見的神經退化疾病,僅次於失智症,好發年齡為50~60歲,65歲以上的人口約有1%罹患帕金森氏病,80歲以上人口約有2%~4%,全臺近4萬人罹病;然而,門診也有40歲發病的中、壯年,由於正值人生顛峰,衝擊可想而知。
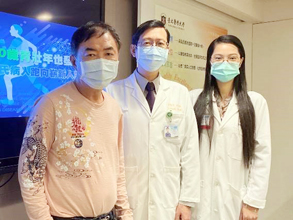 今年50餘歲的張先生經營燈具生意,發病之初以藥物控制,近幾年病情明顯出現變化,一開始先是走路容易踢撞,演變到步態不穩,常常跌倒,不僅日常生活、工作受到影響,原本敲定的深部腦刺激手術日期,也因跌倒造成腿部挫傷,一度延後手術,醫師得讓他先養傷。所幸手術完成後,張先生的步態平穩許多,外出遊玩走路5公里也沒問題,最近更打算挑戰路跑活動,心情跟生活均開闊許多。【左圖:張先生(左)術後不再跌跌撞撞,與葉篤學主任(中)、陳淑美主任合影】
今年50餘歲的張先生經營燈具生意,發病之初以藥物控制,近幾年病情明顯出現變化,一開始先是走路容易踢撞,演變到步態不穩,常常跌倒,不僅日常生活、工作受到影響,原本敲定的深部腦刺激手術日期,也因跌倒造成腿部挫傷,一度延後手術,醫師得讓他先養傷。所幸手術完成後,張先生的步態平穩許多,外出遊玩走路5公里也沒問題,最近更打算挑戰路跑活動,心情跟生活均開闊許多。【左圖:張先生(左)術後不再跌跌撞撞,與葉篤學主任(中)、陳淑美主任合影】
北醫附醫兒童神經外科主任暨神經外科陳淑美醫師表示,帕金森氏病是因人體的中腦黑質退化細胞漸漸凋亡,負責神經傳遞的多巴胺減少,無法正確傳遞神經訊息,多巴胺減少50%~60%即會出現帕金森氏病的症狀。葉篤學主任說,初期症狀如靜止狀態時,單邊手部顫抖、肢體僵硬、動作遲緩,病人常是不自主也不自覺,而是身邊親友察覺有異,例如臉部表情僵硬如撲克臉,也有病人走路時單手橫放胸前,宛如拿破崙。
葉篤學主任指出,多數帕金森氏病的病人為偶發性,因內在遺傳因子與外在環境因子的交互作用導致神經元退化凋亡而造成臨床症狀;約10%的病人為遺傳性,包括有家族史、年輕發病,病程發展較為緩慢。臺灣最常見的基因異常為PRKN、PINK1和GBA,偶有ATP13A2、PLA2G6,而LRRK2(G2385R及R1628P)為危險因子。
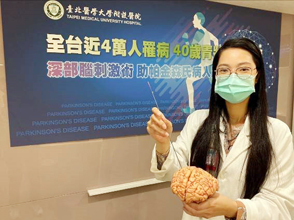 陳淑美主任表示,帕金森氏病的初中期可透過藥物有效改善症狀,維持正常生活與工作能力,但因屬於進行性疾病,相當比例的病人會產生藥物併發症,特別是藥效衰退,出現開關現象、平衡感變差、走路容易跌倒,影響正常行動能力和生活品質時,即可考慮透過深部腦刺激術的外科介入做為輔助藥物的治療方法。北醫附醫由神經內外科組成治療團隊,迄今已完成4例深部腦刺激術;健保署也分別於2015年納入部分給付電池刺激器、2019年起給付全套器材含植入電極與電池刺激器。【右圖:北醫附醫兒童神經外科陳淑美主任表示,深部腦刺激術於腦部植入微電極,持續高頻刺激深層腦核,藉由重整運動迴路,改善症狀】
陳淑美主任表示,帕金森氏病的初中期可透過藥物有效改善症狀,維持正常生活與工作能力,但因屬於進行性疾病,相當比例的病人會產生藥物併發症,特別是藥效衰退,出現開關現象、平衡感變差、走路容易跌倒,影響正常行動能力和生活品質時,即可考慮透過深部腦刺激術的外科介入做為輔助藥物的治療方法。北醫附醫由神經內外科組成治療團隊,迄今已完成4例深部腦刺激術;健保署也分別於2015年納入部分給付電池刺激器、2019年起給付全套器材含植入電極與電池刺激器。【右圖:北醫附醫兒童神經外科陳淑美主任表示,深部腦刺激術於腦部植入微電極,持續高頻刺激深層腦核,藉由重整運動迴路,改善症狀】
陳淑美主任提醒,並非所有帕金森氏病的病人均適合接受外科手術,臨床上多半是發病7~12年後,出現藥效衰退,開關現象和異動症,才會評估是否需要輔以外科手術,病人也要接受多項評估,例如確認對左多巴藥物的反應、排除其他腦部疾病或不適合手術的情形等,才會建議手術,於腦部植入微電極,持續高頻刺激深層腦核,藉由重整運動迴路,改善症狀。
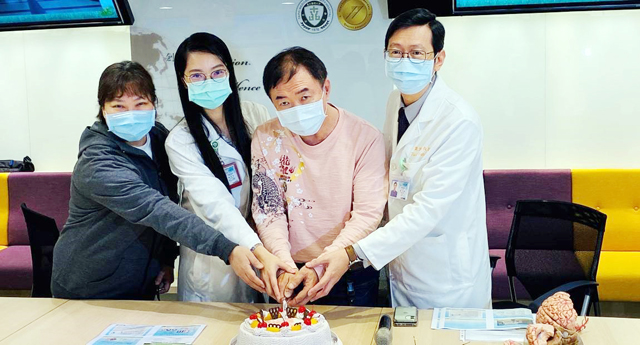
葉篤學主任強調,帕金森氏病是可以治療、相對良性的神經退化性疾病,多數病患在10~20年內,都能得到相當程度的症狀改善;關鍵是早期發現,透過藥物治療及適當運動,保持樂觀心態,與疾病和平共存,維持生活品質。(文/北醫附醫)【下圖:2021年4月11日世界帕金森日前夕,北醫附醫神經內外科的帕金森氏病治療團隊,與病患張先生(右2)一起切下慶生蛋糕,除祝福張先生重獲新生,也希望能鼓勵更多病友】