臺北醫學大學研究團隊發表最新研究指出,透過糞便潛血濃度可精準預測大腸癌發生及死亡風險,潛血濃度越高者應儘快接受大腸鏡檢查或縮短篩檢間隔,濃度較低者可考慮延長篩檢間隔,北醫大口腔醫學院陳立昇副院長指出,研究成果為未來精準大腸癌篩檢提供新方向。
 這項研究是由北醫大口腔醫學院陳立昇副院長及嚴明芳教授率領的團隊,於2024年5月,發表於《美國醫學會雜誌-腫瘤學卷》(JAMA Oncology)。研究團隊針對國內逾350萬名50~74歲的民眾,長期追蹤是否得到大腸腫瘤或死亡等資訊,透過大數據分析,確定不同糞便潛血濃度對大腸癌風險的具體影響,結果指出,低風險族群可延長篩檢間隔時間,進而減少腸鏡檢查次數,避免偽陽性、出血或穿孔等潛在的不良反應;而對於高風險族群,則可更精準的建議增加篩檢頻率,以達到早期發現早期治療的成效,同時能使醫療資源更有效配置。【右圖:北醫大口腔醫學院陳立昇副院長】
這項研究是由北醫大口腔醫學院陳立昇副院長及嚴明芳教授率領的團隊,於2024年5月,發表於《美國醫學會雜誌-腫瘤學卷》(JAMA Oncology)。研究團隊針對國內逾350萬名50~74歲的民眾,長期追蹤是否得到大腸腫瘤或死亡等資訊,透過大數據分析,確定不同糞便潛血濃度對大腸癌風險的具體影響,結果指出,低風險族群可延長篩檢間隔時間,進而減少腸鏡檢查次數,避免偽陽性、出血或穿孔等潛在的不良反應;而對於高風險族群,則可更精準的建議增加篩檢頻率,以達到早期發現早期治療的成效,同時能使醫療資源更有效配置。【右圖:北醫大口腔醫學院陳立昇副院長】
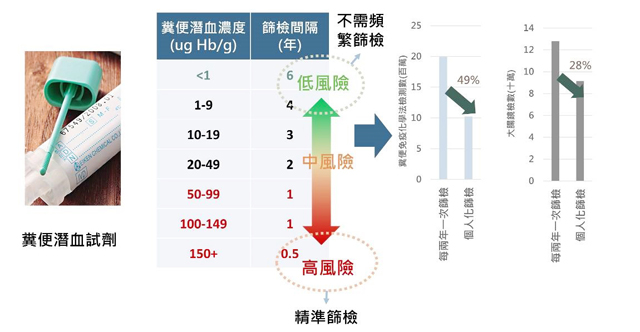
根據衛生福利部資料,大腸癌高居2023年國人10大癌症死因第3名,陳立昇副院長表示,目前公費提供50~74歲民眾每2年1次糞便潛血篩檢,但研究團隊發現,透過糞便潛血濃度即可有效判斷罹患大腸癌的風險,更符合精準醫學的趨勢。陳副院長指出,糞便潛血向來以特定濃度切點(如大於20ug/g以上)視為罹癌高危險群,接受大腸鏡檢後會有1/2比例有息肉,1/5會有進展性息肉,及1/20的機會有大腸癌,但事實上糞便潛血濃度可以用來做更好的應用,醫師可根據糞便潛血的濃度判斷是否需調整篩檢間隔時間,不再侷限於固定的每年1次或2年1次,讓大腸癌篩檢個人化。
每2年1次糞便潛血免疫法篩檢,已證實可有效降低晚期大腸癌發生風險達29%,降低大腸癌死亡風險效益達35%,陳立昇副院長強調個人化糞便潛血濃度篩檢大腸癌的可行性,北醫大研究團隊分析若與2年1次糞便潛血免疫法有相同的篩檢效益下,這種個人化糞便潛血濃度篩檢策略可有效地減少了49%的糞便免疫化學法檢測,以及28%的大腸鏡檢查次數,可優化醫療資源配置,不僅減少不必要的檢查次數及風險,同時也確保高風險族群能更及時獲得必要的檢查及治療,為未來大腸癌精準醫療提供可行的方向。(文/口腔醫學院.秘書處)【下圖:潛血濃度越高者應即刻接受大腸鏡檢查或縮短篩檢間隔,濃度較低者可考慮延長篩檢間隔】