根據衛生福利部國民健康署癌症登記資料顯示,2017~2022年間,平均每10萬人中約有4~5人被診斷為腦瘤。18歲以下兒童的平均確診年齡約為7~8歲,而40~70歲的成年人則是另一個較常見的族群。值得注意的是,腦瘤可能發生於任何年齡,是國人不可輕忽的健康威脅。
 雙和醫院神經外科吳宣毅醫師表示,其實「腦瘤」的分類是很複雜的,但主要就分為原發性(如膠質瘤)和轉移性(如肺癌、乳癌轉移)兩大類;簡單來說就是來自腦部本身、或是從其他地方轉移過來的。再依細胞特性分為良性和惡性。有些腦瘤長得很慢,可能多年都沒變化;但也有生長得比較快、需要趕快積極治療的。千萬不要「聽到腦瘤就恐慌」,而是要正確診斷、對症處理。【左圖:雙和醫院神經外科吳宣毅醫師】
雙和醫院神經外科吳宣毅醫師表示,其實「腦瘤」的分類是很複雜的,但主要就分為原發性(如膠質瘤)和轉移性(如肺癌、乳癌轉移)兩大類;簡單來說就是來自腦部本身、或是從其他地方轉移過來的。再依細胞特性分為良性和惡性。有些腦瘤長得很慢,可能多年都沒變化;但也有生長得比較快、需要趕快積極治療的。千萬不要「聽到腦瘤就恐慌」,而是要正確診斷、對症處理。【左圖:雙和醫院神經外科吳宣毅醫師】
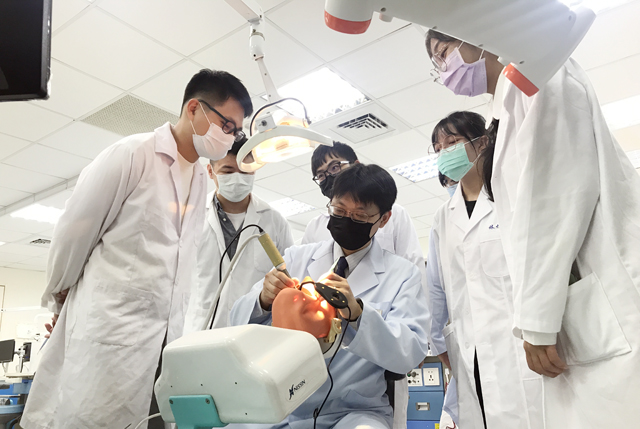
最常見症狀包括持續性頭痛、癲癇發作、視力變差、手腳無力、說話變慢或個性改變。不過有些腦瘤很「安靜」,沒有任何症狀,是透過健康檢查或做其他影像檢查才發現的。正因為腦瘤位置與型態差異極大,如何在治療過程中精準掌握腫瘤位置、避開重要功能區,成為手術安全與預後好壞的關鍵。這也是近年神經外科積極導入「導航系統結合顯微鏡」的重要原因,讓腦瘤手術能在高精準度與安全性的基礎下進行。
吳宣毅醫師說,可以把導航系統結合顯微鏡想像成「在腦部手術中用高階導航系統」。我們把患者的磁振造影(MRI)、電腦斷層(CT)影像輸入系統,手術時顯微鏡畫面會即時顯示腫瘤位置與其周遭重要結構,如血管和神經,就像是開車時有全球定位系統(GPS)提醒前方彎道或障礙物。現今的腦部手術除了依賴外科醫師的經驗,更導入多項影像輔助技術。
「術中導航系統」透過術前的MRI或CT影像,建立患者的腦部三維地圖;手術過程中,協助醫師精準掌握腫瘤所在位置,有效避開重要腦區和神經纖維束。最新的手術系統「導航結合手術顯微鏡」可將導航資訊直接投影在顯微鏡視野中,醫師能清楚看到腫瘤邊界與周邊血管神經,不必來回抬頭查看螢幕,大幅減少視線切換可能帶來的誤差。這項整合技術特別適合深部腦瘤或鄰近語言、運動等重要功能區的手術。
腦部有許多負責語言、運動與視覺的重要區域,手術時最關鍵的,就是清楚知道哪些地方可以動、哪些一定要避開。吳宣毅醫師分享,曾有一位熱愛運動的患者,腫瘤位置非常靠近大腦的運動區。患者最大的擔憂是術後可能再也無法從事喜歡的運動。為了降低風險,醫療團隊在術前進行詳細的影像分析,規劃最安全的手術路徑;手術過程中,再透過導航系統與顯微鏡即時確認位置。
最終成功避開關鍵神經,腫瘤順利移除,患者最擔心的運動功能也得以完整保留,術後不僅能重返工作崗位,也再次回到運動生活。而對吳宣毅醫師與醫療團隊而言,是非常有成就感的一刻。
吳宣毅醫師提醒,面對腦瘤最重要的兩件事,就是不要忽略身體發出的警訊,以及相信現代醫療的進步。若出現持續性頭痛、首次癲癇發作、視力模糊或肢體無力等症狀,都可能是腦部腫瘤的早期表現,應及早檢查;若症狀越發明顯或反覆出現,更應盡快檢查與處理。當腫瘤越小、距離功能區越遠時,治療空間與選擇也越多,手術安全性也就越高。
隨著導航系統、顯微鏡與術中影像等技術成熟,腦瘤治療已不再等同高風險或高失能;即使是惡性腫瘤,也能透過跨專業團隊合作,為患者爭取更好的治療成果與人生方向。腦瘤治療不只有手術本身,正確的診斷、良好的治療規劃與科技輔助,能讓患者擁有更多希望與更好的生活品質。(文/雙和醫院)